ĪSUMĀ:
- Izšķir trīs eitanāzijas veidus. Pasīvā eitanāzija Eiropā atļauta daudzās valstīs, bet asistētā un aktīvā – septiņās.
- Nīderlandes veselības aprūpes ētikas profesors: "Pacienta nogalināšanai vienmēr būtu jāsaglabājas kā izņēmumam, nevis normai."
- Pirms trīs gadiem Latvijā Saeima noraidīja sabiedrības iniciatīvu, kas aicināja legalizēt eitanāziJu.
- Deputātu argumenti bija reliģiski pamatoti vai arī – neesot kur steigties, kamēr nav sakārtota paliatīvā aprūpe.
- Valsts kontroles pārstāve: par paliatīvo aprūpi Latvijā praksē atbildīgs īsti nav neviens.
- Latvija pacientu atsāpināšanā izmanto gandrīz astoņas reizes mazāk morfija nekā to dara Nīderlandē un gandrīz divas reizes mazāk nekā Somijā.
Trīs eitanāzijas veidi
Eiropas valstīs, kur eitanāzija ir atļauta, tiek izšķirti trīs eitanāzijas veidi.
Pirmais tiek saukts par pasīvo eitanāziju, proti, kad netiek turpināta ārstēšana un dzīvības uzturēšana. Otrais ir asistētā eitanāzija, kad ārsts speciālists sagatavo visu nepieciešamo, bet fināla soli – sistēmas atvēršanu – cilvēks sper pats. Trešais eitanāzijas veids ir aktīvā eitanāzija, kad nāvējošo injekciju ievada ārsts.
45 gadus vecā latviete Monika (vārds mainīts) izvēlējās asistēto eitanāziju, viņa uz Šveici veikt eitanāziju devās pēc ilgstošas cīņas ar multiplo sklerozi un tās radītajām sekām. Diagnoze tika uzstādīta 2009. gadā. Monikai viss sākās ar redzes traucējumiem, tad arvien nejūtīgāka kļuva kreisā ķermeņa daļa, rokas, kājas, pēdas. Mazgājoties dega āda, vēlāk sākās arī gremošanas sistēmas traucējumi, bojāta bija reproduktīvā sistēma. Lielo sāpju dēļ Monika nevarēja pat sēdēt, pārsvarā gulēja, viņas aprūpe bija uz vecāku pleciem. Pēc māsas stāstītā, Monika bija izmēģinājusi teju pilnīgi visu, arī eksperimentālos medikamentus.
Pasīvā eitanāzija Eiropā atļauta daudzās valstīs, bet asistētā un aktīvā ir atļautas Šveicē, Luksemburgā, Beļģijā, Nīderlandē, Austrijā, kā arī Spānijā un Portugālē, kas to legalizēja salīdzinoši nesen.
Vairākās valstīs bijušas diskusijas un pat likumu projekti. Piemēram, tā bija Apvienotajā Karalistē, tomēr galu galā asistēta eitanāzija legāla ir tikai Skotijā. Šobrīd dienaskārtībā šis jautājums ir Itālijā un Francijā.
Ārpus Eiropas lielākās valstis, kas atļāvušas eitanāziju, ir Kanāda, Kolumbija un Jaunzēlande, kā arī atsevišķi štati Austrālijā un ASV.
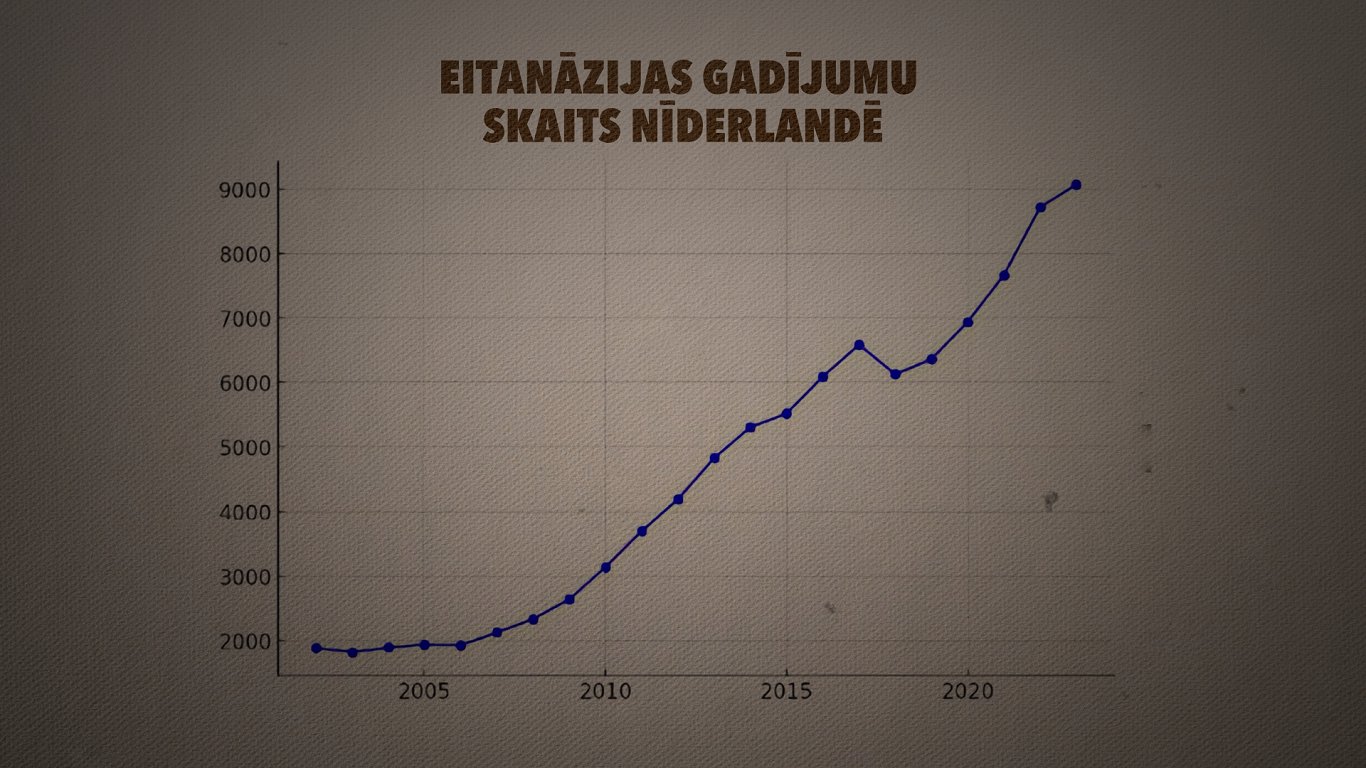
Nīderlande. Pērn vairāk nekā 9000 cilvēku
Valsts ar lielāko pieredzi šajā jomā ir Nīderlande. Diskusija par to tur bijusi kopš pagājušā gadsimta 70. gadiem, bet legalizēta eitanāzija tika 2002.gadā – gan pasīvā eitanāzija, gan asistētā, gan arī aktīvā.
Pērn šādu iespēju izmantojuši vairāk nekā 9000 cilvēku, kas ir aptuveni 5% no visiem mirušajiem šajā gadā Nīderlandē kopā.
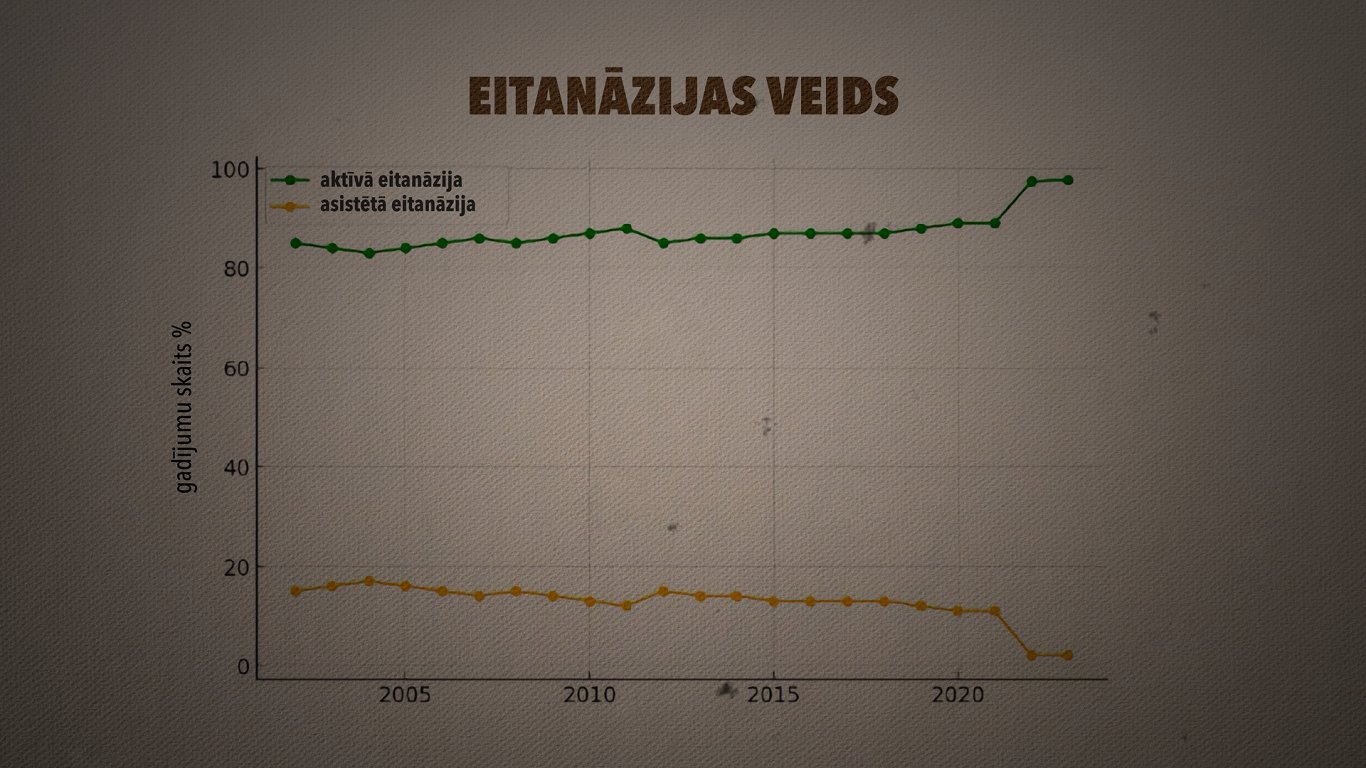
Dati liecina, ka sieviešu un vīriešu proporcija, kas izvēlējušies eitanāziju, ir aptuveni līdzīga. Lielākoties tie bijuši cilvēki vecumā virs 60 gadiem. 98% gadījumu tā bijusi aktīvā eitanāzija, tātad nāvējošo devu ievadījis ārsts.
Dominējošā slimība, kuras dēļ pacienti pieprasījuši eitanāziju, ir vēzis. Pērn tas bija 56 % gadījumu. Eitanāzija lielākoties tiek veikta pacienta mājās – aptuveni 80% gadījumu, ierodoties eitanāzijas klīnikas mobilajai brigādei.
Pēdējos gados audzis eitanāzijas gadījumu skaits cilvēkiem ar demenci. Tiesa, šeit ir nianse – ņemot vērā to, ka cilvēka spriestspēja ar šo diagnozi ir ierobežota, pieprasījumam pēc eitanāzijas jābūt pirms tam noformētam īpašā dokumentā par dzīvesgribu.
Būtu jābūt izņēmumam, nevis normai
Taču par to, kādas atziņas ir 22 gadus pēc tam, kad Nīderlande pieņēma lēmumu par eitanāzijas legalizēšanu, "Aizliegtais paņēmiens" izvaicāja Nīderlandes veselības aprūpes ētikas profesoru Teo Būru. Viņš savulaik bijis valsts veselības padomes loceklis, kā arī skatījis dažādus ar eitanāziju saistītus lēmumus.
"Manā dzīvē ir bijuši vairāki posmi. Sākumā es biju skeptisks par eitanāziju. Tad mani bijušais tieslietu ministrs uzaicināja piedalīties vienā no komitejām, kas pārskata eitanāzijas gadījumus pēc to veikšanas. Es iesaistījos šajā darbā, un uz mani atstāja labu iespaidu likuma efektivitāte. Tomēr pēc desmit gadiem un apmēram 4000 izskatītiem gadījumiem, es kļuvu arvien pārliecinātāks, ka eitanāzijas piedāvājums, eitanāzijas nodrošinājums veicina pieprasījuma pieaugumu," atzina Groningenas Protestantu Teoloģijas universitātes Veselības aprūpes ētikas profesors Būrs.
Tas viņu padarījis skeptiskāku. "Es principā neesmu pret pacienta nogalināšanu, tāpat kā es neesmu pacifists karā," viņš teic. Tomēr, viņaprāt, pacienta nogalināšanai vienmēr būtu jāsaglabājas kā izņēmumam, nevis normai.
Profesors arī atgādina, ka ir skaidri noteikumi, kādos gadījumos uz eitanāziju var pretendēt. Pirmkārt, pacientam jābūt labi informētam un kompetentam, un eitanāzija pacientam būtu jāpieprasa. Otrkārt, pacienta ciešanām jābūt nepanesamām Taču te jautājums, "kuram tas jāizlemj, (..) praksē tas ir pacients, kas to, protams, padara ļoti subjektīvu," norāda Būrs. Treškārt, pēc medicīniskiem kritērijiem, ciešanām jābūt neizārstējamām. Lai šie trīs noteikumi tiktu ievēroti, papildus jābūt cita neatkarīga ārsta novērtējumam.
"Vairums cilvēku pieņem eitanāziju, jo viņi uzskata, ka tā ir brīvība. Bet cilvēki aizmirst, ka tiklīdz jūs esat legalizējuši eitanāziju, tā nav tikai opcija dažiem, tā kļūst par sava veida pienākumu veikt šo izvēli – jā vai nē.
Un tas ir tas, ko daži cilvēki sauc par izvēles grūtībām. Galvenokārt, ka jūsu gados vecākā māte vai tēvs, kas ir noguruši no dzīvošanas, un bērni var teikt: "Papu! Mammu! Tu zini, ka ir tāda eitanāzija, vai ne?" Citās valstīs, tādās kā Latvija vai Vācija, cilvēkiem nav tādas opcijas. Valstīs, kurās ir tāda opcija, tas rada grūtības izvēlēties," teic Būrs.
Profesora ieskatā, Nīderlandes pieredze rāda – līdzko jūs legalizēsiet eitanāziju, saņēmēju loks paplašināsies. Piemēram, agrāk nevarēja, bet šobrīd uz eitanāziju var pretendēt arī psihiatrijas pacienti. "Piemēram, pagājušajā gadā 17 gadus veca meitene saņēma eitanāziju, jo viņa pastāvīgi dzīvoja panikā un depresijā. Tie ir gadījumi, kas turpina izraisīt diskusijas," norāda Būrs.
Profesors ieteiktu 10 gadus iepauzēt
Tāpat mainījušies arī vecuma sliekšņi, vēl pērn šī robeža bija 12 gadi. "Bet kopš 2024. gada februāra eitanāzija ir iespējama arī bērniem līdz 12 gadu vecumam. Tas nozīmē, ka jebkura vecuma bērni, pat mazulis un vienu, divus gadus vecs bērns var saņemt eitanāziju, ja vecāki to pieprasa," saka Būrs.
Tāpat arī jādomā ne tikai par pacientiem, bet arī par ārstiem. "Es domāju, ka cilvēki nenovērtē, cik tas ir grūti ārstiem. Kaut kāda iemesla dēļ, kad viņiem tiek piedāvātas divas iespējas – galvenokārt, eitanāzija un asistēta pašnāvība – 98% izvēlas eitanāziju, jo nevēlas paši veikt nogalināšanu. Manuprāt, nogalināt sevi, iespējams, ir vissarežģītākais, ko cilvēks var izdarīt," atzīst profesors.
"Godīgi sakot, manuprāt, ja mums Nīderlandē 1980. gados būtu tāda paliatīvā aprūpe, kāda mums tā ir tagad 2024. gadā, iespējams, mēs nebūtu legalizējuši eitanāziju," atzīst Būrs.
Tāpēc viņa ieteikums valstīj, kas apsver eitanāzijas legalizāciju, būtu iepauzēt uz nākamajiem 10 gadiem un pilnveidot paliatīvās aprūpes līmeni. Tāpat arī viņš ieteiktu atbrīvot no šādas atbildības ārstus.
"Es stipri ieteiktu, ka jūs legalizētu tikai asistēto pašnāvību, kur pacients iedzer nāvējošo indi un ārsts pats neveic nogalināšanu," viņš paskaidro.
Latvijā iniciatīvu noraidīja
Latvijā plašas diskusijas par vai pret eitanāziju līdz šim nav bijušas, lai gan ir bijis mēģinājums tās sākt. Proti, pirms vairāk nekā trim gadiem platformā "Manabalss.lv" tika savākti vairāk nekā 10 000 parakstu par eitanāzijas legalizāciju un šī iniciatīva nonāca Saeimā.
"Es pats saskāros ar tādu gadījumu. Tā bija mana radiniece. Tas bija neētiski, manuprāt, jo cilvēkam jau ir 87 gadi. Viņam nogriež vienu kāju, pēc tam nogriež otru kāju, ka tā ir tāda kā spēlēšanās ar cilvēka miesu faktiski kaut kā. Es pievērsu šim jautājumam uzmanību un secināju, ka, jā, tas jautājums ir visu laiku noklusēts," saka "Manabalss.lv" iniciatīvas par eitanāzijas legalizāciju Latvijā autors Pēteris Buks.
Tomēr pēc garām debatēm Saeima noraidīja šo sabiedrības iniciatīvu, par noraidīšanu balsoja 49 deputāti, pret bija 38, bet atturējās divi.
Vienoti "pret" šādu iniciatīvu bija Zaļo un zemnieku savienības, kā arī tobrīd Jaunās konservatīvās partijas Saeimas deputāti, savukārt vienoti "par" – "Attīstībai/Par" deputāti. Pārējo politisko partiju pārstāvju domas dalījās.
Galvenie argumenti "pret" bija vai nu reliģiski motivēti vai arī – neesot kur steigties, kamēr nav sakārtota paliatīva aprūpe.
Lai neizvēlas nāvi nesakārtotās sistēmas dēļ
"Es neesmu satikusi nevienu vēža pacientu, kurš baidītos no nāves kā tādas. Bet faktiski 100 % domā par to, vai viņam sāpēs, vai viņš nezaudēs cilvēka pašcieņu pēdējos mēnešos, vai aprūpe, tā, kas šobrīd pie mums ir pieejama, spēs nodrošināt to, ka viņš nomirs bez sāpēm, nezaudējot pašcieņu. Vai viņam būs viss vajadzīgais?" norādīja onkoloģijas pacientu organizāciju apvienības "Onkoalianse" valdes locekle Olga Valciņa. Viņa neesot satikusi vēža pacientus, kas teiktu, ka ir pret eitanāziju, apzinoties to, ka vēl ir ārkārtīgi tāls ceļš ejams, sakārtojot paliatīvo aprūpi un hospisu Latvijā.
Proti, onkoloģisko pacientu vidū daudz ticis runāts par to, ka, ja cilvēkam "palicis tikai vienvirziena ceļš un piedevām ne pārāk garš, ne vairāk kā 6–9 mēneši, ka tam ir jādod tiesības pašam izvēlēties, ko viņš ar savām atlikušajām dienām, nedēļām vai dažiem mēnešiem vēlas darīt," paskaidroja Valciņa.
Viena no pacientu biedrības "Mana multiplā skleroze" dibinātājām Simona Pidika norādīja, ka viņai ir zināmi gadījumi, kad cilvēki ir izvēlējušies labvēlīgi aiziet no dzīves, galvenokārt diagnozes dēļ.
"Un, ja mēs runājam par eitanāziju kā iespēju tādā veidā izbeigt dzīvi, tad es domāju, ka tas ir cilvēcīgs veids, kā to izdarīt," viņa saka.
"Vai mums kā multiplās sklerozes pacientu biedrībai šķiet, ka šim būtu kaut kādā veidā jābūt nodrošinātam un viegli pieejamam? Grūti pateikt. Grūti pateikt, man šķiet, ka ir citas prioritātes, kas būtu svarīgākas," viņa sacīja. Piemēram, svarīgs būtu atbalsts, empātija, un pašreizējā medicīnas sistēmā bieži iztrūkstot emocionālās inteliģences.
"Nereti mēs nonākam neirologa kabinetā un kā rutīnas kārtējais gadījums mēs izejam no kabineta ārā ar tiešām sagrautu sajūtu, ka dzīve ir sagruvusi, un mēs paliekam vieni ar šo sajūtu. Un, ja tā, tad visam gribam atmest ar roku.. jo tas nav vienkārši.. dzīvot ar šo slimību," saka Pidika.
Arī "HospissLV" līdzdibinātāja Ilze Zosule uzskata, ka īstais brīdis par eitanāziju sākt runāt būtu tad, kad Latvijā būtu izveidota pieejama un saprotama paliatīvās aprūpes sistēma.
"Lai nebūtu tā, ka cilvēki izvēlas tiešām izmisuma pēc, ka viņi nevar tikt, viņiem ir jāgaida rindā, es nezinu, uz paliatīvo nodaļu viņi netiek, uz paliatīvo kabinetu netiek, viņi netiek pie pakalpojuma klāt kaut kādu birokrātisku iemeslu dēļ, viņi mokās sāpēs," viņa pamato.
Vai vēlmes vajadzētu pateikt iepriekš
Jautāts, kādu ceļu Latvijai iet attiecībā uz eitanāziju, veselības ministrs Hosams Abu Meri ("Jaunā Vienotība") atbild:
"Es domāju, ka šie jautājumi ir ļoti, ļoti šauri, jābūt ļoti konkrētiem individuāliem gadījumiem, bet tomēr par to jārunā un jāsagatavo sabiedrība, ka daudz tādi cilvēki parādīsies. Viņiem ir tiesības lemt par sevi, ne citiem lemt par viņiem."
Savukārt Latvijas Ārstu biedrība rosinājusi, ka Pacientu tiesību likumā vajadzētu nostiprināt pacienta iespēju atteikties no veltīgas ārstēšanas. Patlaban pacients jau var pateikt "stop, neārstējiet," taču, ja ir insults, un pateikt nevar neko, tad jābūt iespējai savas vēlmes pateikt iepriekš, prot, īpašā veidlapā, un tas būtu fiksēts e-veselībā.
"Piemēram, cilvēks izvēlas, – lūdzu, tad man nevajag, teiksim, to reanimāciju, nevajag to, nevajag to, nevajag to. Un, ja cilvēks nonāk ārstniecības iestādē, kurai pieejama šī datu bāze, tad cilvēks ir atstājis savu autonomo to izvēli," sacīja "HospissLV" līdzdibinātāja Zosule.
Tiesībzinātņu doktors un zvērināts advokāts Rihards Poļaks norādīja, ka pacienta pamattiesības nostiprinātas Latvijā ne tikai Latvijas Republikas Satversmē, bet arī virknē starptautiskos cilvēktiesību dokumentos. "Tātad es pats esmu tiesīgs izvēlēties, ko es gribu, lai dara ar manu ķermeni. Manuprāt, tas ir ļoti pareizs virziens, kur jāiet, lai tiešām būtu nostiprinātas pacienta tiesības," viņš saka.
VK: Praksē par paliatīvo aprūpi neatbild neviens
Par lieliem trūkumiem Latvijas paliatīvās aprūpes sistēmā Latvijas sabiedriskie mediji signalizēja jau 2019. gada labdarības maratonā "Dod pieci!" ar saukli "Dzīves beigās rūpes ir tikpat svarīgas kā sākumā!" Tajā tika savākts apmēram pusmiljons eiro dažādām paliatīvās aprūpes vajadzībām.
Pagājušajā nedēļā ar ziņojumu par paliatīvās aprūpes sistēmu klajā nāca Valsts kontrole. "Valsts kontroles vērtējums ir tāds, ka sistēma kā sistēma valstī nepastāv," sacīja Valsts kontroles padomes locekle Maija Āboliņa.
"Teorētiski to sniedz visi – ģimenes ārsti un citi mediķi gan ambulatori, gan stacionārajās ārstniecības iestādēs, gan arī sociālo pakalpojumu sniedzēji, bet praksē atbildīgs īsti nav neviens.
Rezultātā lielas daļas paliatīvās aprūpes pacientu labbūtība ir atkarīga no tuvinieku uzņēmības un varēšanas," ziņojumā raksta Valsts kontrole.
Tāpat arī trūkst finansējuma. Valsts kontrole aplēsusi, ka paliatīvā aprūpe varētu būtu nepieciešama divas reizes lielākam cilvēku skaitam, nekā tā šobrīd tiek nodrošināta.
"Kopumā šobrīd ir ļoti fragmentēta, ļoti nesakārtota vide. Sociālās aprūpes pakalpojumi vispār, tā teikt, dzīvo savu dzīvi. Un tur tā mērķgrupa, paliatīvās aprūpes pacienti, vispār netiek identificēta," skaidro Āboliņa.
Vai Latvija pietiekami atsāpina?
Tiesa, vēl viens jautājums ir, vai Latvija dara visu, lai šajā aprūpes posmā cilvēkiem nesāpētu. Viens no Pasaules veselības organizācijas (PVO) vadmotīviem – ļoti svarīgi novērst cilvēku ciešanas.
"Sāpes un apgrūtināta elpošana ir divi no biežākajiem un nopietnākajiem simptomiem, ar kuriem saskaras pacienti, kuriem nepieciešama paliatīvā aprūpe," vēsta PVO. Izskan arī aicinājums lietot vairāk morfija, norādot, ka tā ir izplatīta rietumvalstu prakse. "Opioīdi ir nepieciešami sāpju pārvaldīšanai," norāda PVO.
Bet vai Latvija tos lieto un atsāpina? Šeit redzama tabula no starptautiskās Narkotiku kontroles padomes publikācijas par narkotisko vielu izmantošanu medicīnā un sāpju mazināšanā 2022. gadā.
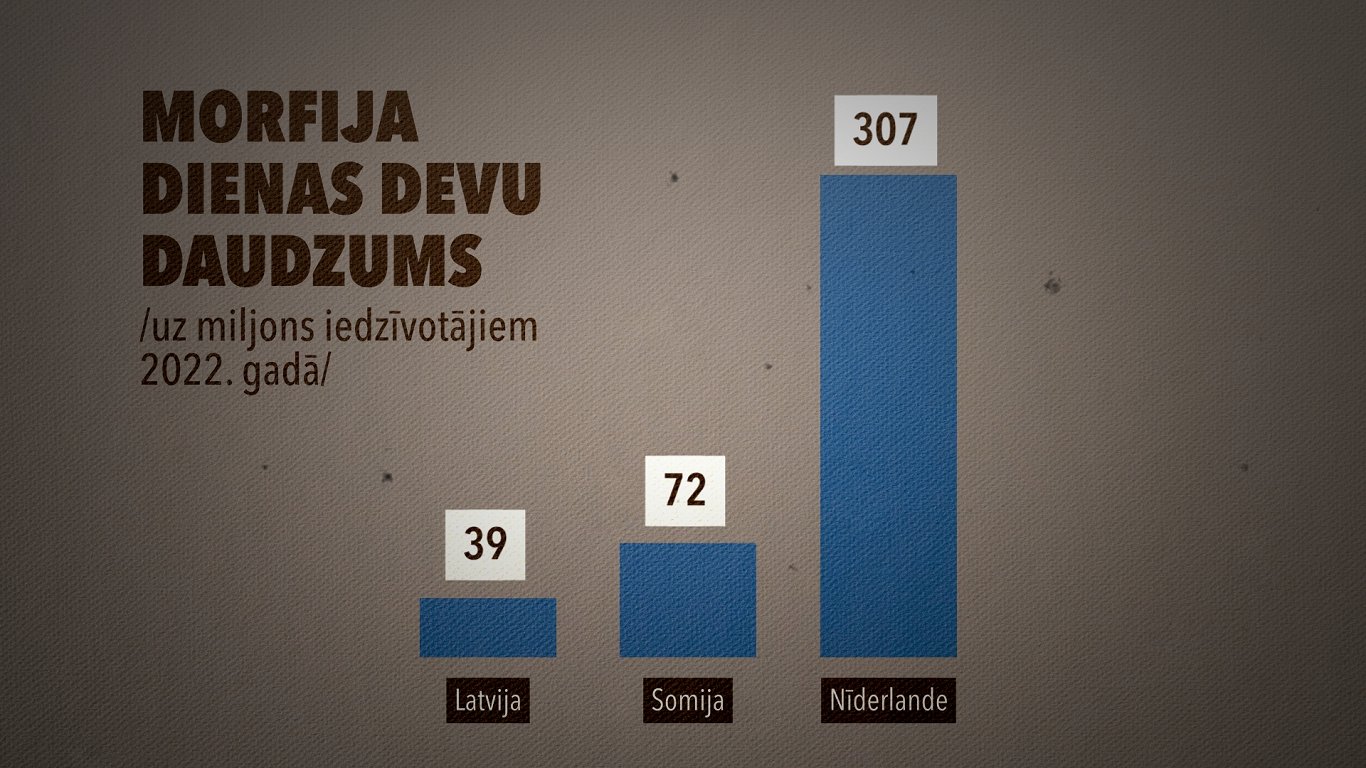
Izrādās, ka Latvija pacientu atsāpināšanā izmanto gandrīz astoņas reizes mazāk morfija, nekā to dara Nīderlandē, un gandrīz divas reizes mazāk nekā Somijā.
Veselības ministrija (VM) šo būtisko atšķirību valstu vidū skaidroja ar to, ka, iespējams, Latvijā ir cita prakse, bet visi nepieciešamie atsāpināšanas preparāti esot.
"Protams, ka, teiksim, ja mēs salīdzinām Latviju ar citām valstīm, tad citu valstu vadlīnijās šo narkotiskos analģētiķus izmanto plašāk.
Ir jau daļa pacientu, kas, teiksim, atsakās no šiem medikamentiem, bet onkoloģijā diezgan daudz tiek izmantoti tā saucamie fentanila plāksteri, kas ir diezgan dārgi," atzina Veselības ministrijas pārstāve Sanita Janka.
Rīgas Austrumu klīniskās universitātes slimnīcas (RAKUS) Latvijas Onkoloģijas centra Paliatīvās aprūpes nodaļas onkoloģe ķīmijterapeite Līga Keiša-Ķirse norādīja, ka medikamenti mūsu valstī ir, "bet ir jābūt speciālistiem vai drosmei izvērtēt pacientam indikācijas, kad tos nozīmēt".
"Jebkurš ģimenes ārsts sākotnēji var uzsākt pretsāpju terapiju. Un arī paliatīvajā aprūpē mēs nekad neesam atteikuši kādam palīdzību vai sakārtot šo terapiju. Bet par Latvijā izmantotajiem medikamentiem runājot, iespējams, ka šie statistiskie dati ir šādi pasniegti, jo mēs Latvijā izmantojam, ko Eiropas un citās valstīs neizmanto tik bieži – vājos opioīdus. Mēs izmantojam šos vājos opioīdus un tikai tad ejam uz stipriem opioīdiem," sacīja ārste.
Ārsti īsti neticēja, ka sāp
Šo tēmu "Onkoalianses" valde locekle Olga Valciņa nosauca par ļoti sāpīgu. "Joprojām ir pacienti, kuriem sāp. Joprojām ir pacienti, kuriem nepietiek ar to, ko izraksta ģimenes ārsts. Joprojām ir ģimenes ārsti, kuri nevar nodrošināt visu nepieciešamo vai nu tāpēc, ka viņiem nav pieejas šiem preparātiem, vai viņi nevar izrakstīt tāpēc, ka viņi nav apmācīti," stāstīja Valcina.
Turklāt bieži esot redzēti gadījumi, kad cilvēkam jau mēnešiem sāp, bet ģimenes ārsts ar onkologiem spēlē futbolu. "Kad ģimenes ārsts saka: "to es nevaru, ejiet pie onkologa," onkologs saka – "pie ģimenes ārsta"," piemēru minēja Valciņa.
Lielas sāpes atklājās arī Monikas stāstā. Viņai sāpes bija, bet atsāpināšana – gan īsti ne. Viņas māsa atceras, ka ārsti tā īsti pat neticēja, ka viņai sāp.
"Viņiem ļoti patīk šī frāze, jūsu subjektīvās sajūtas. Ļoti bieži, ar ko viņa saskārās, ko viņai nācās dzirdēt, "jūsu subjektīvās sajūtas". (Ka) tajā vietā nevajadzētu tam un tam sāpēt.
Vai tā un tā… Bet nu viņai sāpēja." "Jums jājūtas kaut cik normāli". Jā… Bet… nu, ka nevajadzētu būt, piemēram, stiprām sāpēm, to bija teikuši daudzkārt," sacīja Monikas māsa.
Taču atbilde uz jautājumu, vai ģimenes ārsti prot tikt ar sāpēm galā, atklājas 2022. gada jūlijā publicētā aptuveni 100 ģimenes ārstu aptaujā tieši par pretsāpju terapiju un par opiātiem.
Aptauja atklāj, ka kopumā ārsti ir diezgan izteikti tendēti nepietiekami novērtēt pacienta ziņotās sāpes, vismaz katrs ceturtais ģimenes ārsts neuzskata sevi par pilnībā kompetentu sāpju veida diagnostikā. Katrs piektais ģimenes ārsts neuzskata sevi par pilnībā kompetentu adekvātas atsāpinošas terapijas nozīmēšanā. Kā visbiežākie šķēršļi opioīdu terapijas izrakstīšanai tiek minētas bailes no pacienta atkarības attīstības.